医療情報室レポート No.264 特集:予防接種(HPVワクチン)
2024年1月26日発行
福岡市医師会医療情報室
TEL852-1505・FAX852-1510
特集:予防接種(HPVワクチン)
予防接種の歴史は18世紀にエドワード・ジェンナーが天然痘に対する牛痘種痘法を発見したことに始まり、以来、現代に至るまでその長い歴史を振り返ると、ワクチンは様々な感染症に抗ういわば人類の盾として発展してきた。直近でも新型コロナウイルスのワクチン開発に新しい技術が用いられ、その道を開いた研究者にはノーベル生理学・医学賞(2023年)が贈られるなど、予防接種の果たす役割は新たな感染症にも有効であり、「予防できる病気はワクチンで予防する(VPD:vaccine preventable disease)」考え方は世界の潮流となっている。
ごくありふれた一般的なウイルスの「HPV(ヒトパピローマウイルス)」は子宮頸がんの原因として知られ、ワクチン接種により感染予防が可能だが、この「HPVワクチン」については平成25年4月より予防接種法による定期接種となったものの、接種後の有害事象発生を受け、開始から僅か2ヵ月で積極的な接種勧奨が差し控えられた。約8年が経過した令和4年4月に積極的勧奨は再開、接種機会を逃していた方への「キャッチアップ接種」も実施されているが、令和7年3月末までの3年間の特例措置で終了まで約1年を残すのみとなっている。
今回は、予防接種にまつわる歴史を振り返り、子宮頸がんとHPV、HPVワクチンやキャッチアップ接種について特集する。
●予防接種の主な歴史
○日本はなぜ「ワクチン後進国」となったのか
我が国の予防接種制度はワクチンの副反応や有害事象に影響を受けながら変遷を遂げてきた。
昭和23年に「予防接種法」が制定され、12疾病のワクチン接種の義務化により、感染症による死者は大きく減り、当時の日本はワクチン先進国として積極的に予防接種を推進していた。
しかし、昭和50年の百日咳ワクチン接種後に死亡例が発生した問題を始め、MMR(H5)、日本脳炎(H17)、Hib・小児用肺炎球菌(H23)、HPV(H25)のワクチンでも、健康被害等の発生を受け、接種の一時中止や積極的勧奨の見合わせが行われ、再開まで数年を要した歴史が繰り返されてきた。
国内の製薬業界も新ワクチンの開発や生産に消極的になったことで、新型コロナワクチンの開発では他国に出遅れ、海外産ワクチンの輸入に依存する状況の一因となっている。
○HPVワクチン、積極的勧奨が再開
HPVワクチンの積極的勧奨の一時中止に関しては、過去の当レポート(※)でも特集しているが、平成25年6月に一時中止されて以降、厚労省では種々の検討を重ねてきた。
令和3年11月、厚労省の審議会は国内外の知見を踏まえ、ワクチンの安全性に特段の懸念はなく、接種の有効性は副反応のリスクを上回ることから、積極的勧奨の再開を決定した。
令和4年4月より、自治体から接種対象の女性へ予診票などを送る積極的勧奨が再開されているが、令和4年度に3回目まで接種完了した人の割合は約3割に留まっている。
※No.224「日本特有のワクチン問題とは?」
( https://www.city.fukuoka.med.or.jp/jouhousitsu/report224.html )
<予防接種の主な歴史>
| 年 | 内容 |
| 昭和23年 (1948) |
予防接種法の公布 (12疾病罰則付きの接種義務) 京都・島根ジフテリアトキソイド事件 |
| 昭和50年 (1975) |
百日咳ワクチン成分を含むワクチン接種の一時中止/再開 (接種後に死亡例が発生、再開するも接種数激減) |
| 昭和51年 (1976) |
予防接種法の改正 (罰則規定なしの義務接種、予防接種健康被害救済制度の創設) |
| 平成元年 (1989) |
MMR(麻しん・ムンプス・風しん混合)3種混合ワクチンの接種開始 |
| 平成5年 (1993) |
MMRワクチンの接種見合わせ (ムンプスワクチンによる無菌性髄膜炎の多発が問題) |
| 平成6年 (1994) |
予防接種法の改正 (集団義務接種から個別の勧奨接種へ移行) |
| 平成17年 (2005) |
日本脳炎ワクチンの勧奨接種を一時中止 (急性散在性脳脊髄炎(ADEM)の発症が問題) |
| 平成22年 (2010) |
日本脳炎ワクチンの積極的勧奨が再開 Hib・小児用肺炎球菌・HPVワクチンに対する国庫補助開始 |
| 平成23年 (2011) |
Hib・小児用肺炎球菌ワクチンの接種一時中止 (接種後の死亡例が発生) |
| 平成24年 (2012) |
新型インフルエンザ等対策特別措置法公布 ポリオ予防接種が生ワクチンから不活化ワクチンに切り替え |
| 平成25年 (2013) |
Hib・小児用肺炎球菌・HPVワクチンが定期接種化 HPVワクチンの積極的勧奨接種を一時中止 |
| 平成27年 (2015) |
WHOが日本を麻しん排除国と認定 |
| 令和2年 (2020) |
ロタウイルスワクチンの定期接種化 HPVワクチンの個別勧奨の再開 |
| 令和3年 (2021) |
新型コロナワクチンの臨時接種開始 |
| 令和4年 (2022) |
HPVワクチンの積極的勧奨が再開 |
※日本医師会ホームページをもとに作成
●子宮頸がんとHPV
○若年層で増加する子宮頸がん
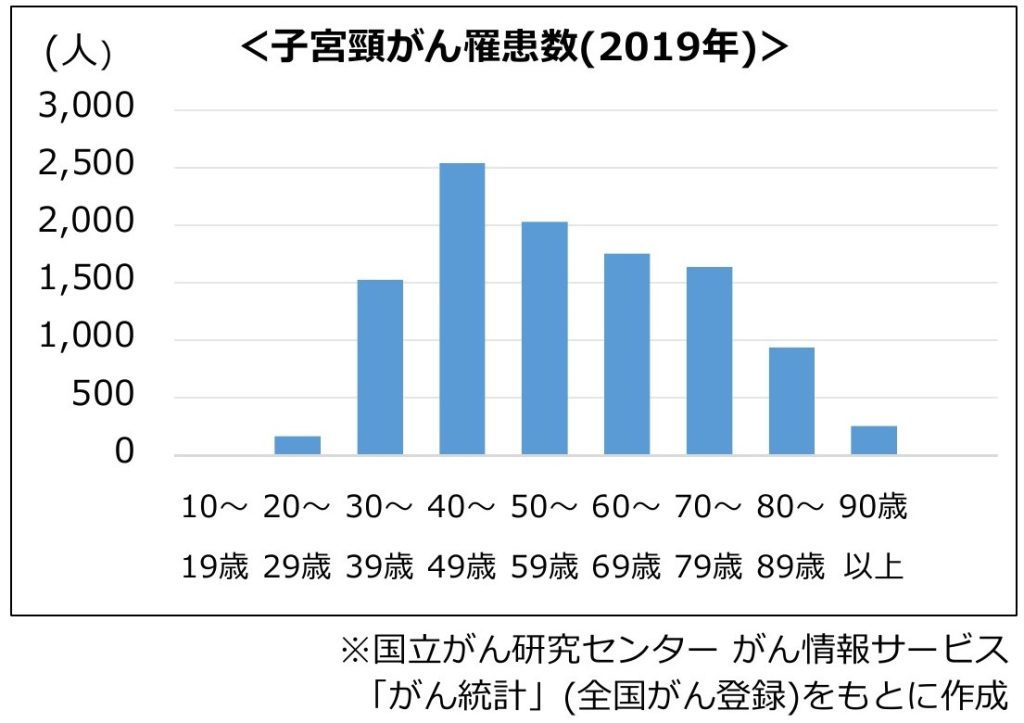
「子宮頸がん」は子宮の「頸部」という子宮の出口に近い部分でできるがんで、若い世代の女性のがんの中で多くを占めるがんである。
国内では毎年約1.1万人が罹患、さらに毎年約2,900人の女性が亡くなっている。20歳代から増え始め、30歳代までにがん治療で子宮を失ってしまう人も、年間約1,000人いる。
○HPVは一般的なウイルス
HPVとは「ヒトパピローマウイルス」のことで、性的接触のある女性の50%以上が生涯で一度は感染するとされる、ごくありふれた一般的なウイルスである。
「子宮頸がん」のほとんどが「HPV(ヒトパピローマウイルス)」の感染が原因と分かっており、その他にも肛門がんや膣がん、尖圭コンジローマ等多くの病気の発生に関わっている。
●HPVワクチン
HPVの中には子宮頸がんを起こしやすい種類(型)のものがあり、HPVワクチンはこのうち一部の感染を防ぐことができる。
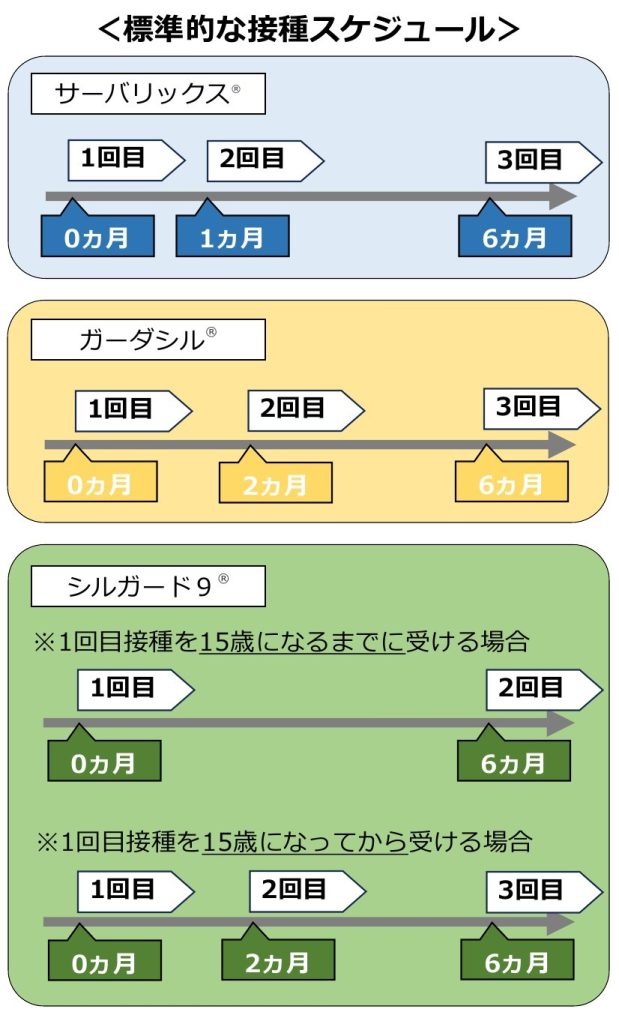
HPVワクチンは120ヵ国以上で承認、接種され、その有効性・安全性が広く認められており、カナダ・イギリス・オーストラリアでの接種率は8割以上である。国内で使用できるワクチンは下表の3種類で、海外や日本国内での様々な疫学調査ではワクチン接種がウイルスへの感染や子宮頸部の異形成発症の予防に有意であることが示されている。
| 項目 | 内容 | |
| ワクチンの種類と その効果 |
2価ワクチン (サーバリックス) |
HPV16型と18型の感染を防ぐ → 子宮頸がんの原因の50~70%を防ぐ |
| 4価ワクチン (ガーダシル) |
||
| 9価ワクチン (シルガード9) ※R5.4より公費負担 |
HPV16型と18型に加え、31型、33型、45型、52型、58型の感染を防ぐ → 子宮頸がんの原因の80~90%を防ぐ |
|
| 接種対象者 | 小学校6年~高校1年相当の女子 | |
| 費用 | 自己負担なし(公費負担) | |
| 接種スケジュール | 一定の間隔をあけ同じワクチンを合計2回または3回接種 ※接種するワクチンや年齢によって接種のタイミングや回数が異なるが、 いずれも1年以内に規定回数の接種を終えることが望ましい |
|
| 副反応リスク | 接種後の重篤な症状の報告頻度→1万人あたり約5~7人 | |
| その他 | 現在、男性のワクチン接種について厚労省で議論 男性の接種費用を独自助成する自治体もある(種類は4価ワクチンのみ) ※女性の感染リスク減・男性の肛門がんへの予防効果あり |
|
●キャッチアップ接種
○認知度が低い「キャッチアップ接種」
HPVワクチンの積極的勧奨が差し控えられた平成25年から令和3年の間に、公費での接種機会を逃した方を対象に実施する「キャッチアップ接種」が令和4年4月から行われている。
対象者には自治体から個別に案内が送られているが、厚労省の調査(令和5年)では「キャッチアップ接種」について対象者本人の53%、対象者の保護者の26%が「知らない」との回答。
| HPVワクチン「キャッチアップ接種」の概要 |
| ・接種対象者 1.平成9年~18年度生まれ(1997.4.2~2007.4.1生)の女性 2.過去にHPVワクチンの接種を合計3回受けていない ・実施期間 令和4年4月1日~令和7年3月31日までの3年間 |
○福岡市医師会の取組み
特例措置の「キャッチアップ接種」が令和7年3月末までの残り約1年であることから、本会ではHPVワクチンの啓発を行うために市民向けの公開講座を企画。
令和6年3月24日(日)の13時より福岡市役所西側ふれあい広場にて「~そうだったのか!子宮頸がん~」と題した市民公開講座の開催を予定している。
参加無料、申込不要のため、多くの方々の参加と対象者やその家族に声かけをお願いしたい。
※子宮頸がんワクチンおよびキャッチアップ接種は本会ホームページの「予防接種実施医療機関検索」参照
( https://www.city.fukuoka.med.or.jp/FMANet/app/vaccination.php )

医療情報室の目
★HPVワクチンの啓発と感染症への備え
HPVワクチンは平成18年(2006年)に欧米で開発され、現在、世界120ヵ国以上で公的な予防接種として行われているが、我が国では平成25年(2013年)に積極的な勧奨が中止されて以降、平成26年(2014年)から令和元年(2019年)までの接種率は1%前後と実質的にゼロに近い状況が続いた。HPVワクチンの定期接種を男女ともに進めている欧米諸国では接種率が約7~8割に達している国もあり、世界的には子宮頸がんの罹患率や死亡率が減少している中、先進国では日本だけが唯一増加しており、その一因としてHPVワクチンの接種率低迷が挙げられる。
令和4年度(2022年)のHPVワクチン接種率は1回目42.2%、2回目39.4%、3回目30.2%であり、今後一層の接種率改善のためには、対象者や保護者が感じる副反応や健康被害に対する不安の払拭だけでなく、HPVワクチン自体の認知度向上が重要である。特に今回のキャッチアップ接種の対象者は親元を離れていることが多く、対象者本人への啓発も求められる。
HPVワクチンは16歳頃までの接種が最も効果的だが、それ以降の年齢での接種も一定の有効性が示されており、公費の助成対象外の方も接種を検討いただき、併せて男性を含めた全世代が子宮頸がんの予防に関心を高める必要がある。
また、若年層の女性が子宮頸がんで苦しみ、がん治療で子宮を失い妊娠できなくなることのないよう、ワクチン接種と合わせ、20歳以降は「子宮頸がん検診」を定期的に受診することで、早期発見と早期治療に繋げることも欠かせない。
過去から現在に至るまで幾多の感染症に人類は苦しめられてきた。今後の新たな感染症への備えとして、この度の新型コロナウイルス対策から得た教訓を生かし、有事を想定した国内のワクチン開発体制への支援や構築、また、現在、帯状疱疹ワクチン等公費負担に地域差が生じているものを解消する等、政府には予防接種体制の更なる充実と日本全体の国益に資する取組みが求められている。
編集
福岡市医師会:担当理事 牟田 浩実(情報企画・広報担当)・江口 徹(地域医療担当)
※ご質問やお知りになりたい情報(テーマ)がありましたら医療情報室までご連絡ください。
(事務局担当 情報企画課 上杉)

