堛椕忣曬幒儗億乕僩
俶倧丏侾俋俀
俀侽侾係擭係寧俀俆擔敪峴
暉壀巗堛巘夛堛椕忣曬幒
TEL852-1505丒FAX852-1510
俀侽侾係擭係寧俀俆擔敪峴
暉壀巗堛巘夛堛椕忣曬幒
TEL852-1505丒FAX852-1510
摿廤丗儊儞僞儖僋儕僯僢僋偵婜懸偝傟傞偙傟偐傜偺栶妱
丂偄傑丄変偑崙偵偍偗傞惛恄壢堛椕偺採嫙懱惂偺偁傝曽偵戝偒側曄壔偑媮傔傜傟偰偄傞丅
嬤擭丄惛恄幘姵偺庴椕姵幰悢偼偆偮昦傗擣抦徢側偳偺憹壛偵敽偄慡崙揑偵憹偊懕偗偰偍傝丄偦偺悢偼320枩恖傪挻偊偰偄傞丅崙偼偙偺傛偆側尰忬傪摜傑偊丄嶐擭係寧偺堛椕寁夋惂搙偺尒捈偟偵偍偄偰丄懳嶔傪島偢傋偒廳梫幘昦偺傂偲偮偵乽惛恄幘姵乿傪壛偊丄怴偨偵俆幘昦俆帠嬈傪拰偲偡傞搒摴晎導堛椕寁夋傪僗僞乕僩偝偣偨丅崱夞偺堛椕寁夋惂搙偺尒捈偟偱丄擖堾姵幰偺憗婜戅堾傗嵼戭傊偺堏峴側偳傪摜傑偊偨抧堟偱偺巟墖懱惂丒楢実偺嫮壔偑帵偝傟偰偄傞偑丄崱寧巤峴偝傟偨夵惓惛恄曐寬暉巸朄偵偍偄偰傕惛恄昦彴偺弅彫傪恾傞偨傔偺撪梕偑惙傝崬傑傟偰偍傝丄崱屻丄惛恄壢堛椕採嫙懱惂偺婡擻暘壔傗楢実偺懀恑偵岦偗偨巤嶔偑壛懍偡傞傕偺偲巚傢傟傞丅
丂傑偨丄擖堾巤愝傪帩偨側偄儊儞僞儖僋儕僯僢僋側偳偺惛恄壢恌椕強偵偮偄偰偼丄偆偮昦側偳偺婥暘忈奞傗擣抦徢偲偄偭偨惛恄幘姵偺懡條壔丄偝傜偵偼姵幰偺憹壛傪攚宨偵丄嬤擭丄懠壢偲斾妑偵側傜側偄妱崌偱怴婯偺奐嬈偑憡師偄偱偄傞偑丄栭娫丒媥擔偺懳墳傗抧堟偲偺楢実側偳偵壽戣傪巆偟偰偍傝丄崱屻丄抧堟堛椕偵傛傝枾愙偵娭傢偭偰偄偔偙偲側偳偑婜懸偝傟偰偄傞丅
丂崱夞偺堛椕忣曬幒儗億乕僩偱偼丄惛恄壢堛椕偵偍偗傞尰忬傗壽戣傪摜傑偊側偑傜丄崱屻偺偁傞傋偒巔偵偮偄偰峫偊偰傒偨偄丅
嬤擭丄惛恄幘姵偺庴椕姵幰悢偼偆偮昦傗擣抦徢側偳偺憹壛偵敽偄慡崙揑偵憹偊懕偗偰偍傝丄偦偺悢偼320枩恖傪挻偊偰偄傞丅崙偼偙偺傛偆側尰忬傪摜傑偊丄嶐擭係寧偺堛椕寁夋惂搙偺尒捈偟偵偍偄偰丄懳嶔傪島偢傋偒廳梫幘昦偺傂偲偮偵乽惛恄幘姵乿傪壛偊丄怴偨偵俆幘昦俆帠嬈傪拰偲偡傞搒摴晎導堛椕寁夋傪僗僞乕僩偝偣偨丅崱夞偺堛椕寁夋惂搙偺尒捈偟偱丄擖堾姵幰偺憗婜戅堾傗嵼戭傊偺堏峴側偳傪摜傑偊偨抧堟偱偺巟墖懱惂丒楢実偺嫮壔偑帵偝傟偰偄傞偑丄崱寧巤峴偝傟偨夵惓惛恄曐寬暉巸朄偵偍偄偰傕惛恄昦彴偺弅彫傪恾傞偨傔偺撪梕偑惙傝崬傑傟偰偍傝丄崱屻丄惛恄壢堛椕採嫙懱惂偺婡擻暘壔傗楢実偺懀恑偵岦偗偨巤嶔偑壛懍偡傞傕偺偲巚傢傟傞丅
丂傑偨丄擖堾巤愝傪帩偨側偄儊儞僞儖僋儕僯僢僋側偳偺惛恄壢恌椕強偵偮偄偰偼丄偆偮昦側偳偺婥暘忈奞傗擣抦徢偲偄偭偨惛恄幘姵偺懡條壔丄偝傜偵偼姵幰偺憹壛傪攚宨偵丄嬤擭丄懠壢偲斾妑偵側傜側偄妱崌偱怴婯偺奐嬈偑憡師偄偱偄傞偑丄栭娫丒媥擔偺懳墳傗抧堟偲偺楢実側偳偵壽戣傪巆偟偰偍傝丄崱屻丄抧堟堛椕偵傛傝枾愙偵娭傢偭偰偄偔偙偲側偳偑婜懸偝傟偰偄傞丅
丂崱夞偺堛椕忣曬幒儗億乕僩偱偼丄惛恄壢堛椕偵偍偗傞尰忬傗壽戣傪摜傑偊側偑傜丄崱屻偺偁傞傋偒巔偵偮偄偰峫偊偰傒偨偄丅
仠嬤擭偺惛恄幘姵偺憹壛傪攚宨偲偡傞崙偺巤嶔
仜堛椕寁夋惂搙偺尒捈偟 亅乬係幘昦俆帠嬈乭偐傜乬俆幘昦俆帠嬈乭傊亅
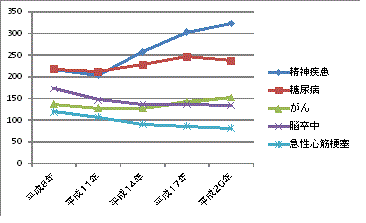
丂丂乽係幘昦俆帠嬈乿偲偼丄2007擭偺戞俆師堛椕朄夵惓偵偍偄偰丄搒摴晎導偑島偠傞堛椕寁夋忋丄摿偵廳梫搙偑崅偄幘昦乮偑傫丄擼懖拞丄媫惈怱嬝峓嵡丄摐擜昦乯偲桪愭帠嬈乮媬媫堛椕丄嵭奞帪偵偍偗傞堛椕丄傊偒抧偺堛椕丄廃嶻婜堛椕丄彫帣堛椕乮彫帣媬媫堛椕傪娷傓乯乯傪掕傔偨傕偺偱偁傞丅偦偺崰丄惛恄幘姵偺庴椕姵幰悢偼婛偵320枩恖傪挻偊偰偍傝丄姵幰悢偩偗傪傒傟偽丄慜弎偺係幘昦偡傋偰偺悢傪偼傞偐偵忋夞偭偰偄傞忬嫷偩偭偨丅乮恾侾乯
丂丂崙偼偙偺傛偆側幚懺傪摜傑偊丄嶐擭係寧偺堛椕寁夋偺尒捈偟偵偍偄偰丄慜弎偺係幘昦偵側傜傇廳梫幘昦偵乽惛恄幘姵乿傪埵抲晅偗丄怴偨偵乽俆幘昦俆帠嬈乿傪拰偲偡傞搒摴晎導堛椕寁夋偑恑傔傜傟傞偙偲偲側偭偨丅
丂丂側偍丄堛椕寁夋偺婎杮曽恓偼乽婡擻暘壔丒楢実乿偦偟偰乽抧堟偱偺愗傟栚偺側偄堛椕偺採嫙乿偱偁傞丅惛恄壢堛椕偺栚巜偡傋偒曽岦惈傕丄偙偺婎杮曽恓偵増偭偨嬶懱揑側曽岦惈偑崙偵傛傝帵偝傟偰偄傞丅乮昞侾乯
仜惛恄曐寬暉巸朄乮惛恄曐寬媦傃惛恄忈奞幰暉巸偵娭偡傞朄棩乯偺夵惓
丂丂杮擭係寧侾擔丄乽惛恄曐寬暉巸朄乿偺堦晹夵惓朄偑巤峴偝傟丄曐岇幰惂搙偺攑巭傗堛椕曐岇擖堾偺尒捈偟偲偲傕偵丄惛恄忈奞幰偺抧堟傊偺堏峴傪懀恑偡傞偨傔偺乽惛恄忈奞幰偺堛椕偺採嫙傪妋曐偡傞偨傔偺巜恓乿偑怴偨偵掕傔傜傟偨丅摨巜恓偱偼丄惛恄壢昦堾傊偺侾擭埲忋偺挿婜擖堾幰偑栺20枩恖懚嵼偟偰偄傞尰忬側偳傪摜傑偊丄惛恄昦彴偺婡擻暘壔偲偲傕偵奜棃堛椕傗朘栤巟墖偺廩幚側偳傪恾傝丄崱屻丄廳搙丒枬惈埲奜偺姵幰傪侾擭埲撪偵戅堾偝偣丄擖堾奜帯椕偵堏峴偝偣傞巇慻傒傪嶌傞偙偲側偳傪帵偟偰偄傞丅
丂丂乽係幘昦俆帠嬈乿偲偼丄2007擭偺戞俆師堛椕朄夵惓偵偍偄偰丄搒摴晎導偑島偠傞堛椕寁夋忋丄摿偵廳梫搙偑崅偄幘昦乮偑傫丄擼懖拞丄媫惈怱嬝峓嵡丄摐擜昦乯偲桪愭帠嬈乮媬媫堛椕丄嵭奞帪偵偍偗傞堛椕丄傊偒抧偺堛椕丄廃嶻婜堛椕丄彫帣堛椕乮彫帣媬媫堛椕傪娷傓乯乯傪掕傔偨傕偺偱偁傞丅偦偺崰丄惛恄幘姵偺庴椕姵幰悢偼婛偵320枩恖傪挻偊偰偍傝丄姵幰悢偩偗傪傒傟偽丄慜弎偺係幘昦偡傋偰偺悢傪偼傞偐偵忋夞偭偰偄傞忬嫷偩偭偨丅乮恾侾乯
丂丂崙偼偙偺傛偆側幚懺傪摜傑偊丄嶐擭係寧偺堛椕寁夋偺尒捈偟偵偍偄偰丄慜弎偺係幘昦偵側傜傇廳梫幘昦偵乽惛恄幘姵乿傪埵抲晅偗丄怴偨偵乽俆幘昦俆帠嬈乿傪拰偲偡傞搒摴晎導堛椕寁夋偑恑傔傜傟傞偙偲偲側偭偨丅
丂丂側偍丄堛椕寁夋偺婎杮曽恓偼乽婡擻暘壔丒楢実乿偦偟偰乽抧堟偱偺愗傟栚偺側偄堛椕偺採嫙乿偱偁傞丅惛恄壢堛椕偺栚巜偡傋偒曽岦惈傕丄偙偺婎杮曽恓偵増偭偨嬶懱揑側曽岦惈偑崙偵傛傝帵偝傟偰偄傞丅乮昞侾乯
仜惛恄曐寬暉巸朄乮惛恄曐寬媦傃惛恄忈奞幰暉巸偵娭偡傞朄棩乯偺夵惓
丂丂杮擭係寧侾擔丄乽惛恄曐寬暉巸朄乿偺堦晹夵惓朄偑巤峴偝傟丄曐岇幰惂搙偺攑巭傗堛椕曐岇擖堾偺尒捈偟偲偲傕偵丄惛恄忈奞幰偺抧堟傊偺堏峴傪懀恑偡傞偨傔偺乽惛恄忈奞幰偺堛椕偺採嫙傪妋曐偡傞偨傔偺巜恓乿偑怴偨偵掕傔傜傟偨丅摨巜恓偱偼丄惛恄壢昦堾傊偺侾擭埲忋偺挿婜擖堾幰偑栺20枩恖懚嵼偟偰偄傞尰忬側偳傪摜傑偊丄惛恄昦彴偺婡擻暘壔偲偲傕偵奜棃堛椕傗朘栤巟墖偺廩幚側偳傪恾傝丄崱屻丄廳搙丒枬惈埲奜偺姵幰傪侾擭埲撪偵戅堾偝偣丄擖堾奜帯椕偵堏峴偝偣傞巇慻傒傪嶌傞偙偲側偳傪帵偟偰偄傞丅
| 扨埵乮枩恖乯丂丂丂丂俆戝幘姵姵幰悢偺擭師悇堏乮恾侾乯 | 惛恄幘姵偵娭偡傞堛椕寁夋 栚巜偡傋偒曽岦乮昞侾乯 | |
 |
惛恄幘姵姵幰傗偦偺壠懓摍偵懳偟偰丄 嘆廧傒姷傟偨恎嬤側抧堟偱婎杮揑側堛椕傗僒乕價僗巟墖傪庴偗傜傟傞懱惂 嘇惛恄幘姵偺姵幰憸偵墳偠偨堛椕婡娭偺婡擻暘扴偲楢実偵傛傝丄懠偺僒乕價僗偲嫤摥偡傞偙偲偱丄 揔愗偵曐寬丒堛椕丒夘岇丒暉巸丒惗妶巟墖丒廇楯巟墖摍丂偺憤崌揑側巟墖傪庴偗傜傟傞懱惂 嘊徢忬偑傢偐傝偵偔偔丄曄壔偟傗偡偄偨傔丄堛椕傗僒乕價僗巟墖偑撏偒偵偔偄偲偄偆摿惈傪摜傑偊丄傾僋僙僗偟傗偡偔丄昁梫側堛椕傪庴偗傜傟傞懱惂 嘋庤岤偄恖堳懱惂傗戅堾巟墖丒抧堟楢実偺嫮壔側偳丄昁梫側帪偵丄擖堾堛椕傪庴偗傜傟傞懱惂 嘍堛椕婡娭摍偑丄採嫙偱偒傞僒乕價僗偺撪梕傗幚愌摍偵偮偄偰偺忣曬傪丄愊嬌揑偵岞奐偡傞偙偲偱丄奺庬僒乕價僗娫偱偺墌妸側婡擻楢実傪恾傞偲偲傕丂丂偵丄僒乕價僗傪棙梡偟傗偡偄娐嫬 丂 丂傪丄採嫙偡傞偙偲傪栚巜偡 |
|
| 丂丂丂丂丂丂丂丂丂丂丂丂丂岤惗楯摥徣乽姵幰挷嵏乿傪婎偵嶌惉 丂 | 丂丂丂丂丂丂丂丂丂丂丂丂丂丂 |
仠惛恄壢堛椕偵偍偗傞尰忬偲壽戣
仜昦彴悢偑懡偔丄暯嬒嵼堾悢偑挿偄変偑崙偺惛恄堛椕
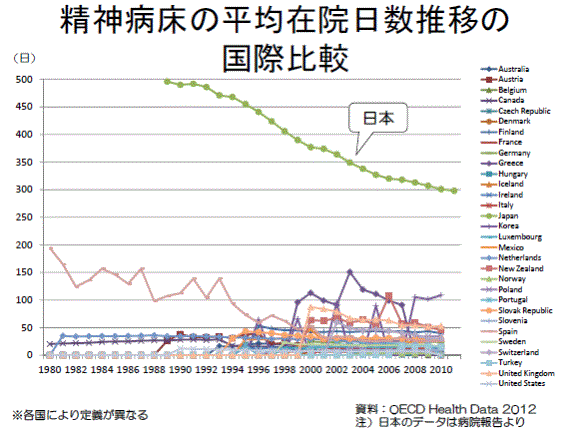
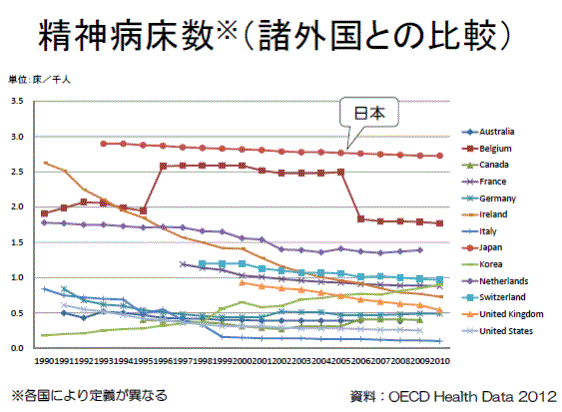
丂丂変偑崙偺惛恄昦彴偺暯嬒嵼堾擔悢偼丄291擔乮2012擭搙乯偲OECD彅奜崙偺拞偱傕旘傃敳偗偰崅偔丄傑偨丄愮恖偁偨傝惛恄昦彴悢偵偮偄偰傕僩僢僾偲側偭偰偄傞丅
丂丂楌巎揑偵尒傟偽丄彅奜崙偱偼惛恄壢昦堾傊偺姵幰偺挿婜廂梕偑昦忬偺夞暅傪朩偘偰偄傞偲偺擣幆偑峀傑傝丄1960擭戙崰偐傜惛恄壢昦堾傪弅彫偟丄抧堟拞怱偺堛椕傊偲巤嶔偺揮姺傪恾偭偰偒偨偑丄傢偑崙偼抧堟僒乕價僗偺奼廩傛傝傕埨壙側昦彴偺奼戝傪桪愭偟丄惛恄忈奞幰偺曐岇偲廂梕傪嫮壔偡傞巤嶔傪偲傝懕偗偰偒偨丅偦偺寢壥丄変偑崙偺惛恄昦彴偼俉枩彴乮1964擭乯偐傜34枩彴偵傑偱朿傟忋偑傝丄幮夛揑擖堾偺憹壛丄惛恄忈奞幰偺抧堟偐傜偺慳奜側偳偲偄偭偨晧偺堚嶻傪書偊傞偙偲偲側偭偨丅崙偼丄2004擭偵惛恄曐寬暉巸夵妚價僕儑儞傪嶔掕偟丄傛偆傗偔抧堟傊偺揮姺偵岦偗偨巤嶔傪杮奿揑偵懪偪弌偟偨丅偟偐偟丄懡偔偺挿婜擖堾姵幰偼婛偵崅楊壔偟偰偍傝丄偙傟傜偺姵幰偺庴偗嶮偲側傞巤愝傗抧堟僒乕價僗偺惍旛偼恑傫偱偄側偄丅偝傜偵丄墷廈彅崙偺惛恄壢昦堾偺戝晹暘偑岞棫偱偁傞偺偵懳偟丄俋妱埲忋偺昦堾偑巹揑宱塩偲偄偆変偑崙偺堛椕帠忣傕懌偐偣偲側偭偰偄傞丅34枩傕偺昦彴偺揮姺弅彫偵岦偗偰丄崙偼偙傟傑偱偺岞揑愑擟傪柧妋偵偟偨偆偊偱丄偝傜側傞抧堟偺幮夛帒尮偺憹壛傗婛懚巤愝偵懳偡傞彆惉側偳傪峫椂偡傞昁梫偑偁傞偺偱偼側偄偩傠偆偐丅
仜惛恄壢媬媫堛椕懱惂傪傔偖傞摿挜偲栤戣揰
丂丂惛恄壢媬媫偵娭偟偰偼丄傎傏慡偰偺搒摴晎導偵偍偄偰24帪娫365擔懳墳偱偒傞惛恄堛椕憡択憢岥媦傃惛恄壢媬媫忣曬僙儞僞乕偑塣梡偝傟偰偄傞丅
丂丂偨偩丄偙傟傜偺惛恄壢媬媫忣曬僔僗僥儉偼丄慬抲擖堾傗堛椕曐岇擖堾偲偄偭偨偄傢備傞乬僴乕僪媬媫乭傪懳徾偲偟偰婡擻偟偰偄傞偺偑尰忬偱丄奜棃懳墳偱嵪傓偙偲偑懡偄乬僜僼僩媬媫乭偵娭偟偰偼丄庴偗擖傟愭偑妋曐偱偒偢帺戭偵婣偝傟傞働乕僗側偳偑栤戣偲側偭偰偄傞偑丄搶嫗搒側偳偄偔偮偐偺抧堟偱偼丄惛恄壢恌椕強偺椫斣惂僔僗僥儉傪嶌傝丄僜僼僩媬媫偵廮擃偵懳墳偱偒偰偄傞抧堟傕偁傞丅偄傢備傞價儖恌椕強側偳偼栭娫懳墳偺擄偟偝偼偁傞偐傕偟傟側偄偑丄僜僼僩媬媫傊偺懳墳偵偼丄惛恄壢恌椕強偑廳梫側栶妱傪扴偭偰偄傞偨傔丄慻怐壔偺専摙側偳愑擟偁傞楢実懱惂偺妋棫偵岦偗偨摦偒傕昁梫偱偼側偄偩傠偆偐丅側偍丄暉壀巗偱偼丄尰嵼丄惛恄壢愱栧堛夛偺棫偪忋偘偵岦偗偰弨旛偑偡偡傔傜傟偰偄傞偲偙傠偱偁傞丅
丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂伀丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂
丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂伀
仜惛恄壢恌椕強偺棎棫偲抧堟偱偺楢実丒嫤椡偵岦偗偨壽戣
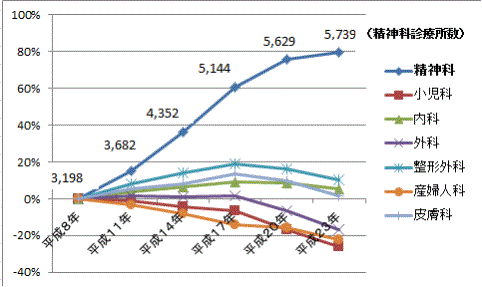
丂丂嬤擭丄堦斒恌椕強偺悢偼傎傏墶偽偄忬懺偵偁傞偑丄惛恄壢傪昗炘偡傞恌椕強乮儊儞僞儖僋儕僯僢僋側偳乯偺悢偼媫憹偟偰偄傞丅恌椕強偺憹尭妱崌傪壢栚暿偵傒傞偲暯惉俉擭帪揰偱3,198巤愝偱偁偭偨惛恄壢恌椕強偼丄暯惉23擭偵偼5,739巤愝偵傑偱憹偊偰偍傝丄15擭娫偱79亾憹壛偟偰偄傞丅乮恾俀乯
丂丂儊儞僞儖僋儕僯僢僋偼丄婎杮揑偵偼崅妟側堛椕婡婍偺搳帒側偳偑晄梫偱偁傞偨傔丄斾妑揑埨壙偵奐嬈偱偒傞偲偄傢傟偰偍傝丄摿偵庒偄堛巘偺宱嵪揑帠忣側偳傕丄嬤擭偺惛恄壢恌椕強偺憹壛偵宷偑偭偰偄傞偺偱偼側偄偐偲峫偊傜傟傞丅偨偩堦曽偱丄惛恄壢堛偲偟偰偺廫暘側僇儕僉儏儔儉傪庴偗側偄傑傑埨堈偵奐嬈偟丄帺堾偱偺奜棃恌椕偺傒偵廔巒偟丄懠壢偲偺楢実傪宧墦偟偨傝丄帪娫奜偺恌椕傗娭學婡娭偐傜偺嫤椡梫惪偵墳偠側偄働乕僗偑尒庴偗傜傟傞偲偺惡傕偁傞丅
丂丂2025擭偵岦偗偰弨旛偑恑傔傜傟偮偮偁傞乽抧堟曪妵働傾僔僗僥儉乿偱偼丄堛巘偑拞怱偲側偭偰丄抧堟偺懡怑庬偺楢実傪恾傝 姵幰傪僒億乕僩偡傞懱惂偑晄壜寚偲偝傟偰偍傝丄崱屻偺抧堟堛椕偺曄壔偵岦偗偨堄幆夵妚側偳偑媮傔傜傟傞丅
暯惉俉擭傪婎弨偲偟偨恌椕壢暿乮廳暋寁忋乯恌椕強悢偺憹尭棪偺擭師悇堏乮恾俀乯
丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂岤惗楯摥徣乽堛椕巤愝挷嵏乿傪婎偵嶌惉丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂
丂丂変偑崙偺惛恄昦彴偺暯嬒嵼堾擔悢偼丄291擔乮2012擭搙乯偲OECD彅奜崙偺拞偱傕旘傃敳偗偰崅偔丄傑偨丄愮恖偁偨傝惛恄昦彴悢偵偮偄偰傕僩僢僾偲側偭偰偄傞丅
丂丂楌巎揑偵尒傟偽丄彅奜崙偱偼惛恄壢昦堾傊偺姵幰偺挿婜廂梕偑昦忬偺夞暅傪朩偘偰偄傞偲偺擣幆偑峀傑傝丄1960擭戙崰偐傜惛恄壢昦堾傪弅彫偟丄抧堟拞怱偺堛椕傊偲巤嶔偺揮姺傪恾偭偰偒偨偑丄傢偑崙偼抧堟僒乕價僗偺奼廩傛傝傕埨壙側昦彴偺奼戝傪桪愭偟丄惛恄忈奞幰偺曐岇偲廂梕傪嫮壔偡傞巤嶔傪偲傝懕偗偰偒偨丅偦偺寢壥丄変偑崙偺惛恄昦彴偼俉枩彴乮1964擭乯偐傜34枩彴偵傑偱朿傟忋偑傝丄幮夛揑擖堾偺憹壛丄惛恄忈奞幰偺抧堟偐傜偺慳奜側偳偲偄偭偨晧偺堚嶻傪書偊傞偙偲偲側偭偨丅崙偼丄2004擭偵惛恄曐寬暉巸夵妚價僕儑儞傪嶔掕偟丄傛偆傗偔抧堟傊偺揮姺偵岦偗偨巤嶔傪杮奿揑偵懪偪弌偟偨丅偟偐偟丄懡偔偺挿婜擖堾姵幰偼婛偵崅楊壔偟偰偍傝丄偙傟傜偺姵幰偺庴偗嶮偲側傞巤愝傗抧堟僒乕價僗偺惍旛偼恑傫偱偄側偄丅偝傜偵丄墷廈彅崙偺惛恄壢昦堾偺戝晹暘偑岞棫偱偁傞偺偵懳偟丄俋妱埲忋偺昦堾偑巹揑宱塩偲偄偆変偑崙偺堛椕帠忣傕懌偐偣偲側偭偰偄傞丅34枩傕偺昦彴偺揮姺弅彫偵岦偗偰丄崙偼偙傟傑偱偺岞揑愑擟傪柧妋偵偟偨偆偊偱丄偝傜側傞抧堟偺幮夛帒尮偺憹壛傗婛懚巤愝偵懳偡傞彆惉側偳傪峫椂偡傞昁梫偑偁傞偺偱偼側偄偩傠偆偐丅


仜惛恄壢媬媫堛椕懱惂傪傔偖傞摿挜偲栤戣揰
丂丂惛恄壢媬媫偵娭偟偰偼丄傎傏慡偰偺搒摴晎導偵偍偄偰24帪娫365擔懳墳偱偒傞惛恄堛椕憡択憢岥媦傃惛恄壢媬媫忣曬僙儞僞乕偑塣梡偝傟偰偄傞丅
丂丂偨偩丄偙傟傜偺惛恄壢媬媫忣曬僔僗僥儉偼丄慬抲擖堾傗堛椕曐岇擖堾偲偄偭偨偄傢備傞乬僴乕僪媬媫乭傪懳徾偲偟偰婡擻偟偰偄傞偺偑尰忬偱丄奜棃懳墳偱嵪傓偙偲偑懡偄乬僜僼僩媬媫乭偵娭偟偰偼丄庴偗擖傟愭偑妋曐偱偒偢帺戭偵婣偝傟傞働乕僗側偳偑栤戣偲側偭偰偄傞偑丄搶嫗搒側偳偄偔偮偐偺抧堟偱偼丄惛恄壢恌椕強偺椫斣惂僔僗僥儉傪嶌傝丄僜僼僩媬媫偵廮擃偵懳墳偱偒偰偄傞抧堟傕偁傞丅偄傢備傞價儖恌椕強側偳偼栭娫懳墳偺擄偟偝偼偁傞偐傕偟傟側偄偑丄僜僼僩媬媫傊偺懳墳偵偼丄惛恄壢恌椕強偑廳梫側栶妱傪扴偭偰偄傞偨傔丄慻怐壔偺専摙側偳愑擟偁傞楢実懱惂偺妋棫偵岦偗偨摦偒傕昁梫偱偼側偄偩傠偆偐丅側偍丄暉壀巗偱偼丄尰嵼丄惛恄壢愱栧堛夛偺棫偪忋偘偵岦偗偰弨旛偑偡偡傔傜傟偰偄傞偲偙傠偱偁傞丅
| 媬媫斃憲偺尰忬 |
| 丒帪娫奜丒媥擔偼恎懱崌暪徢偺側偄惛恄幘姵姵幰偺庴擖傟愭偑媫尭偟 丂晄斃憲傗帺戭斃憲偑憹壛 丒幘姵暿偱偼丄惛恄壢偺斃憲棪偑懠壢偺10暘偺侾掱搙偲挊偟偔掅偄 |
| 媬媫昦堾懁偺惛恄壢堛椕婡娭傊偺梫朷 |
| 丒僜僼僩媬媫傊偺憡墳偺晧扴傪 丒恎懱崌暪徢偑側偄偲敾抐偝傟偨姵幰偺墌妸側庴擖傟 丒帪娫奜丒媥擔偵摉斣巤愝偺惛恄壢堛偵憡択偱偒傞懱惂 丒庴擖傟摉擔丄抁婜擖堾屻偺揮憲丒揮堾嫤椡偲奜棃巟墖 |
| 惛恄壢堛椕婡娭懁偺庴偗擖傟傜傟側偄棟桼 |
| 丒恎懱崌暪徢傊偺晄埨 丒嫽暠傗崿棎偑傂偳偄帪偼奜棃懳墳偑擄偟偄 丒姰慡梊栺惂側偺偱丄媫姵傪尒傞帪娫偑側偄 |
仜惛恄壢恌椕強偺棎棫偲抧堟偱偺楢実丒嫤椡偵岦偗偨壽戣
丂丂嬤擭丄堦斒恌椕強偺悢偼傎傏墶偽偄忬懺偵偁傞偑丄惛恄壢傪昗炘偡傞恌椕強乮儊儞僞儖僋儕僯僢僋側偳乯偺悢偼媫憹偟偰偄傞丅恌椕強偺憹尭妱崌傪壢栚暿偵傒傞偲暯惉俉擭帪揰偱3,198巤愝偱偁偭偨惛恄壢恌椕強偼丄暯惉23擭偵偼5,739巤愝偵傑偱憹偊偰偍傝丄15擭娫偱79亾憹壛偟偰偄傞丅乮恾俀乯
丂丂儊儞僞儖僋儕僯僢僋偼丄婎杮揑偵偼崅妟側堛椕婡婍偺搳帒側偳偑晄梫偱偁傞偨傔丄斾妑揑埨壙偵奐嬈偱偒傞偲偄傢傟偰偍傝丄摿偵庒偄堛巘偺宱嵪揑帠忣側偳傕丄嬤擭偺惛恄壢恌椕強偺憹壛偵宷偑偭偰偄傞偺偱偼側偄偐偲峫偊傜傟傞丅偨偩堦曽偱丄惛恄壢堛偲偟偰偺廫暘側僇儕僉儏儔儉傪庴偗側偄傑傑埨堈偵奐嬈偟丄帺堾偱偺奜棃恌椕偺傒偵廔巒偟丄懠壢偲偺楢実傪宧墦偟偨傝丄帪娫奜偺恌椕傗娭學婡娭偐傜偺嫤椡梫惪偵墳偠側偄働乕僗偑尒庴偗傜傟傞偲偺惡傕偁傞丅
丂丂2025擭偵岦偗偰弨旛偑恑傔傜傟偮偮偁傞乽抧堟曪妵働傾僔僗僥儉乿偱偼丄堛巘偑拞怱偲側偭偰丄抧堟偺懡怑庬偺楢実傪恾傝 姵幰傪僒億乕僩偡傞懱惂偑晄壜寚偲偝傟偰偍傝丄崱屻偺抧堟堛椕偺曄壔偵岦偗偨堄幆夵妚側偳偑媮傔傜傟傞丅
暯惉俉擭傪婎弨偲偟偨恌椕壢暿乮廳暋寁忋乯恌椕強悢偺憹尭棪偺擭師悇堏乮恾俀乯

丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂岤惗楯摥徣乽堛椕巤愝挷嵏乿傪婎偵嶌惉丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂丂
仠惛恄壢堛椕偵偍偗傞楢実嫮壔偵岦偗偰
丂丂暉壀巗堛巘夛偱偼丄暯惉22擭10寧傛傝暉壀巗傗嬨廈戝妛昦堾偲嫤摥偟丄擣抦徢偺憗婜敪尒丒憗婜帯椕偺偨傔偺乽暉壀巗擣抦徢幘姵堛椕楢実懱惂乿傪峔抸偟偰偍傝丄尰嵼丄152柤傕偺夛堳偑擣抦徢憡択堛偲偟偰偙偺僔僗僥儉偵嶲夋偟偰偄傞丅傑偨丄懠偺帺帯懱偱傕丄偆偮昦傗擣抦徢偺憗婜敪尒丒憗婜帯椕偵岦偗偨楢実僔僗僥儉偺峔抸偑峀偑傝偮偮偁傝丄偙偺傛偆側棳傟偺拞偱丄惛恄壢堛偵偼丄偐偐傝偮偗堛偐傜偺梫惪偵懳偡傞廮擃側懳墳偼栜榑丄堛巘夛傗峴惌偺楢実帠嬈傊偺愊嬌揑側娭傢傝傕丄偙傟偐傜昁梫偵側偭偰偔傞偺偱偼側偄偩傠偆偐丅
堛椕忣曬幒偺栚
仛抧堟姰寢宆偺惛恄壢堛椕傪栚巜偟偰
丂丂悽奅揑偵傕惛恄壢堛椕偼昦堾拞怱偺堛椕偐傜巒傑偭偨偑丄1970擭崰偐傜栻暔椕朄傪巒傔偲偟偨帯椕朄側偳偺恑曕偵傛傝帯椕偺拞怱偼昦堾偐傜抧堟傊偲堏偭偰偄偭偨丅暷崙偱偼丄働僱僨傿惌尃壓偱惛恄壢堛椕偺奐曻壔偑恑傔傜傟丄塸崙偱偼丄僒僢僠儍乕惌尃壓偺夁搙偺堛椕旓梷惂嶔偵傛傝丄惛恄壢昦彴悢傪尭偢傞偨傔偵抧堟偺幮夛帒尮偺廩幚偑恾傜傟偨丅傑偨僀僞儕傾偱偼丄僶僓儕傾傜偑拞怱偲側傝僩儕僄僗僥偺昦堾偺擖堾昦彴傪攑巭偡傞側偳丄墷暷偱偼夁搙偲巚偊傞傎偳偵惛恄堛椕偺拞怱偑抧堟傊偲堏偭偰偄傞丅東偭偰丄擔杮偺惛恄壢堛椕偼柉娫惛恄昦堾傪拞怱偲偟偨嫙媼懱惂偱偁傝丄偦偺屻恑惈偼悽奅偐傜傕斸敾偝傟偰偄偨丅崙撪偱傕摉帪偺擔杮堛巘夛偺晲尒懢榊夛挿偐傜偼丄乽惛恄堛椕偼杚抺嬈偩乿偲嫿揚偝傟偨帪戙傕偁傞丅幚嵺丄1950擭戙偼枮懌側惛恄壢偺孭楙傕庴偗偢偵懠壢偐傜惛恄壢偵揮岦偟惛恄昦堾偺宱塩偵娭傢偭偨堛巘傕懡偔丄偦偺傛偆側昦堾偱偼姵幰偺夁忚廂梕丄夁忚搳栻偑峴傢傟偰偄偨偲尵傢傟偰偄傞丅偦偺暵嵔惈偵懳偟偰丄1968擭偵WHO偐傜奐曻揑張嬾傪峴偆傛偆偵巜摫(WHO僋儔乕僋姪崘)傪庴偗偨偑変偑崙偺惛恄堛椕偺夵妚偼恑傑側偐偭偨祩﹤祦A1984擭偵娕岇怑堳偺朶峴偱姵幰俀柤偑巰朣偡傞偲偄偆塅搒媨昦堾帠審偑敪惗偟偨埲崀笎_壢堛椕偑悽娫偺帹栚傪廤傔傞傛偆偵側傝丄傑偨丄崙嵺揑偵偼1985擭偵ICJ(崙嵺巌朄嵸敾強乯偑丄擔杮偺惛恄壢堛椕偵奐曻揑側張嬾傪峴偆傛偆偵姪崘偟偨丅偙偺傛偆側棳傟傪庴偗偰丄惛恄塹惗朄偼惛恄曐寬暉巸朄傊偲夵惓偝傟丄惛恄堛椕偼奐曻壔傊偲岦偐偆傛偆偵側偭偨丅堦曽丄惛恄壢恌椕強偼丄1970擭戙屻敿偐傜媫懍偵偦偺巤愝悢偑憹偊偰棃偰偍傝丄惛恄忈奞幰傪抧堟偱巟偊傞偨傔丄僾儔僀儅儕乕働傾偲偟偰枾搙偺崅偄庤嶌傝偺帯椕傪栚巜偡偙偲側偳傪棟擮偲偟側偑傜惛恄壢堛椕偺晘嫃傪壓偘傞偙偲偵栶棫偭偰偄傞丅幮夛忣惃偺曄壔偵傛傝恖乆偼條乆側擸傒傪書偊傞傛偆偵側傝丄帣摱巚弔婜傪拞怱偲偡傞傕偺丄擣抦徢傪拞怱偲偡傞傕偺丄惛恄壢僨僀働傾偵傛傝嵞擖堾傪杊偛偆偲偡傞傕偺丄儕儚乕僋偵傛偭偰幮夛暅婣傪懀恑偟傛偆偲偡傞傕偺丄偝傜偵偼ACT(曪妵揑抧堟惗妶巟墖僾儘僌儔儉乯偵傛偭偰惛恄忈奞幰偺抧堟偱偺惗妶傪巟偊偰偄偙偆偲偡傞傕偺側偳條乆偱偁傝丄惛恄壢恌椕強偺恌椕宍懺傕懡庬懡條壔偟偰偄傞丅惛恄壢恌椕強偑丄惛恄忈奞幰偺姵幰偺惗妶傪巟偊偰偄偔偵偼抧堟堛巘夛偲偺楢実傪傛傝嫮屌偵偟丄懠壢偺堛椕婡娭丄惛恄壢昦堾偲偺娭學傪恾傞偙偲偱弶傔偰抧堟偱偺惗妶傪巟墖偱偒傞傕偺偲峫偊傜傟丄帺堾姰寢宆偱偼側偔丄抧堟姰寢宆偺堛椕傪栚巜偟偰偄偔偙偲偑崱屻昁梫偵側偭偰偔傞偩傠偆丅偝傜偵尵偊偽惛恄壢媬媫偵偮偄偰偼丄惂搙忋傕偄傢備傞僴乕僪媬媫傪彍偄偰偼妋棫偟偰偍傜偢丄崱屻偳偺傛偆偵惍旛偟偰偄偔偐戝偒側栤戣偑巆偝傟偰偍傝丄憗媫側夝寛偑媮傔傜傟偰偄傞丅崙偺曽恓偲偟偰丄係幘昦俆帠嬈偵惛恄幘姵偑壛偊傜傟俆幘昦俆帠嬈偲側偭偨偙偲偱丄惛恄壢昦堾偩偗偱偼側偔丄傛傝惛恄忈奞幰偵婑傝揧偭偨堛椕偑峴偊傞惛恄壢恌椕強傊偺婜懸偼戝偒偔側傞傕偺偲巚傢傟丄崱屻丄堛巘夛偲偺嫤椡側偳偵傛傝抧堟偺偐偐傝偮偗堛偲惛恄壢堛偑堦懱偲側偭偨堛椕楢実懱惂偺峔抸偑嫮偔朷傑傟傞丅
丂丂悽奅揑偵傕惛恄壢堛椕偼昦堾拞怱偺堛椕偐傜巒傑偭偨偑丄1970擭崰偐傜栻暔椕朄傪巒傔偲偟偨帯椕朄側偳偺恑曕偵傛傝帯椕偺拞怱偼昦堾偐傜抧堟傊偲堏偭偰偄偭偨丅暷崙偱偼丄働僱僨傿惌尃壓偱惛恄壢堛椕偺奐曻壔偑恑傔傜傟丄塸崙偱偼丄僒僢僠儍乕惌尃壓偺夁搙偺堛椕旓梷惂嶔偵傛傝丄惛恄壢昦彴悢傪尭偢傞偨傔偵抧堟偺幮夛帒尮偺廩幚偑恾傜傟偨丅傑偨僀僞儕傾偱偼丄僶僓儕傾傜偑拞怱偲側傝僩儕僄僗僥偺昦堾偺擖堾昦彴傪攑巭偡傞側偳丄墷暷偱偼夁搙偲巚偊傞傎偳偵惛恄堛椕偺拞怱偑抧堟傊偲堏偭偰偄傞丅東偭偰丄擔杮偺惛恄壢堛椕偼柉娫惛恄昦堾傪拞怱偲偟偨嫙媼懱惂偱偁傝丄偦偺屻恑惈偼悽奅偐傜傕斸敾偝傟偰偄偨丅崙撪偱傕摉帪偺擔杮堛巘夛偺晲尒懢榊夛挿偐傜偼丄乽惛恄堛椕偼杚抺嬈偩乿偲嫿揚偝傟偨帪戙傕偁傞丅幚嵺丄1950擭戙偼枮懌側惛恄壢偺孭楙傕庴偗偢偵懠壢偐傜惛恄壢偵揮岦偟惛恄昦堾偺宱塩偵娭傢偭偨堛巘傕懡偔丄偦偺傛偆側昦堾偱偼姵幰偺夁忚廂梕丄夁忚搳栻偑峴傢傟偰偄偨偲尵傢傟偰偄傞丅偦偺暵嵔惈偵懳偟偰丄1968擭偵WHO偐傜奐曻揑張嬾傪峴偆傛偆偵巜摫(WHO僋儔乕僋姪崘)傪庴偗偨偑変偑崙偺惛恄堛椕偺夵妚偼恑傑側偐偭偨祩﹤祦A1984擭偵娕岇怑堳偺朶峴偱姵幰俀柤偑巰朣偡傞偲偄偆塅搒媨昦堾帠審偑敪惗偟偨埲崀笎_壢堛椕偑悽娫偺帹栚傪廤傔傞傛偆偵側傝丄傑偨丄崙嵺揑偵偼1985擭偵ICJ(崙嵺巌朄嵸敾強乯偑丄擔杮偺惛恄壢堛椕偵奐曻揑側張嬾傪峴偆傛偆偵姪崘偟偨丅偙偺傛偆側棳傟傪庴偗偰丄惛恄塹惗朄偼惛恄曐寬暉巸朄傊偲夵惓偝傟丄惛恄堛椕偼奐曻壔傊偲岦偐偆傛偆偵側偭偨丅堦曽丄惛恄壢恌椕強偼丄1970擭戙屻敿偐傜媫懍偵偦偺巤愝悢偑憹偊偰棃偰偍傝丄惛恄忈奞幰傪抧堟偱巟偊傞偨傔丄僾儔僀儅儕乕働傾偲偟偰枾搙偺崅偄庤嶌傝偺帯椕傪栚巜偡偙偲側偳傪棟擮偲偟側偑傜惛恄壢堛椕偺晘嫃傪壓偘傞偙偲偵栶棫偭偰偄傞丅幮夛忣惃偺曄壔偵傛傝恖乆偼條乆側擸傒傪書偊傞傛偆偵側傝丄帣摱巚弔婜傪拞怱偲偡傞傕偺丄擣抦徢傪拞怱偲偡傞傕偺丄惛恄壢僨僀働傾偵傛傝嵞擖堾傪杊偛偆偲偡傞傕偺丄儕儚乕僋偵傛偭偰幮夛暅婣傪懀恑偟傛偆偲偡傞傕偺丄偝傜偵偼ACT(曪妵揑抧堟惗妶巟墖僾儘僌儔儉乯偵傛偭偰惛恄忈奞幰偺抧堟偱偺惗妶傪巟偊偰偄偙偆偲偡傞傕偺側偳條乆偱偁傝丄惛恄壢恌椕強偺恌椕宍懺傕懡庬懡條壔偟偰偄傞丅惛恄壢恌椕強偑丄惛恄忈奞幰偺姵幰偺惗妶傪巟偊偰偄偔偵偼抧堟堛巘夛偲偺楢実傪傛傝嫮屌偵偟丄懠壢偺堛椕婡娭丄惛恄壢昦堾偲偺娭學傪恾傞偙偲偱弶傔偰抧堟偱偺惗妶傪巟墖偱偒傞傕偺偲峫偊傜傟丄帺堾姰寢宆偱偼側偔丄抧堟姰寢宆偺堛椕傪栚巜偟偰偄偔偙偲偑崱屻昁梫偵側偭偰偔傞偩傠偆丅偝傜偵尵偊偽惛恄壢媬媫偵偮偄偰偼丄惂搙忋傕偄傢備傞僴乕僪媬媫傪彍偄偰偼妋棫偟偰偍傜偢丄崱屻偳偺傛偆偵惍旛偟偰偄偔偐戝偒側栤戣偑巆偝傟偰偍傝丄憗媫側夝寛偑媮傔傜傟偰偄傞丅崙偺曽恓偲偟偰丄係幘昦俆帠嬈偵惛恄幘姵偑壛偊傜傟俆幘昦俆帠嬈偲側偭偨偙偲偱丄惛恄壢昦堾偩偗偱偼側偔丄傛傝惛恄忈奞幰偵婑傝揧偭偨堛椕偑峴偊傞惛恄壢恌椕強傊偺婜懸偼戝偒偔側傞傕偺偲巚傢傟丄崱屻丄堛巘夛偲偺嫤椡側偳偵傛傝抧堟偺偐偐傝偮偗堛偲惛恄壢堛偑堦懱偲側偭偨堛椕楢実懱惂偺峔抸偑嫮偔朷傑傟傞丅
曇 廤 暉壀巗堛巘夛丗扴摉棟帠丂崱擟怣旻(忣曬婇夋扴摉)丒徏旜孿嶰(峀曬扴摉)丒帥嶁釾帯(抧堟堛椕丄抧堟働傾扴摉)
仸偛幙栤傗偍抦傝偵側傝偨偄忣曬(僥乕儅)偑偁傝傑偟偨傜堛椕忣曬幒傑偱偛楢棈壓偝偄丅
仸偛幙栤傗偍抦傝偵側傝偨偄忣曬(僥乕儅)偑偁傝傑偟偨傜堛椕忣曬幒傑偱偛楢棈壓偝偄丅
乮帠柋嬊扴摉 忣曬婇夋壽 桵栘乮儐僲僉乯乯
|
|