医療情報室レポート
No.230
2019年3月29日発行
福岡市医師会医療情報室
TEL852-1505・FAX852-1510
2019年3月29日発行
福岡市医師会医療情報室
TEL852-1505・FAX852-1510
特 集 : 医師の偏在を考える
~医師臨床研修・新専門医制度の影響~
医師は、医学部を卒業し医師国家資格を取得した後、2年間の「初期臨床研修」を行い、その後、ほとんどの医師が専門医を目指し3~5年間の研修に取り組むこととなるが、2018年(平成30)4月から新たな「専門医制度」が導入されたことにより、専門医取得までのプロセスや、制度そのもののあり方が大きく変わろうとしている。
一方、2年間の初期臨床研修が義務化された「医師臨床研修制度」の改正から15年が経過しようとしているが、この改正をきっかけに、従来のいわゆる「医局制度」が崩壊し、医師の偏在を助長しているとの声があがっていることなどから、国は研修医の募集のあり方など段階的な制度の見直しを行っている。
今回の医療情報室レポートでは、医師臨床研修制度のこれまでを振り返るとともに、昨年4月から始まった新専門医制度の仕組み等を確認し、両制度と「医師の偏在」問題の関係などを考察してみたい。
一方、2年間の初期臨床研修が義務化された「医師臨床研修制度」の改正から15年が経過しようとしているが、この改正をきっかけに、従来のいわゆる「医局制度」が崩壊し、医師の偏在を助長しているとの声があがっていることなどから、国は研修医の募集のあり方など段階的な制度の見直しを行っている。
今回の医療情報室レポートでは、医師臨床研修制度のこれまでを振り返るとともに、昨年4月から始まった新専門医制度の仕組み等を確認し、両制度と「医師の偏在」問題の関係などを考察してみたい。
●医師臨床研修制度の目的と課題
| ○医師臨床研修制度の創設からこれまで 医師臨床研修制度は、いわゆるインターン制度の廃止とともに、1968年(昭和43)年に創設された制度で、医師国家資格を取得した医師は、2年間の臨床研修を通じて、「基本的な診療能力」を養うことが基本理念として掲げられた。しかし実際には、当時の臨床研修は大部分が大学病院で行われ、プライマリ・ケアの初診症例の確保が困難なうえに、臨床研修自体も「努力義務」の扱いに留まっていたことなどから、2004年(平成16)に臨床研修制度の仕組みが大幅に見直され医師国家資格を取得した医師は、2年以上の臨床研修(初期臨床研修)が義務化されるとともに、研修先の病院を自由に選べるようになり、研修医と研修病院の希望から最適な組み合わせを実現するマッチングシステムも導入された。 |
||||||||||||||||||
| ○研修医の偏在化 しかし、2004年の制度改正を機に、地域病院の医師不足が指摘されるようになる。それまで、大学病院は地域の医療機関に医局所属の医師を派遣し(図1)、地域間の医師数の調整を行ってきたが、研修医が研修先の病院を自由に選択できるようになったことで、医局の研修希望者が減少し、従来通りの派遣が困難となった。なお、日医が2008年(平成20)に実施した医師偏在・医師不足に関する緊急アンケート調査によると、全国の約6割の医局が新制度の導入を機に医師派遣の中止・休止を実施したとの結果が出ている。 |
|
|||||||||||||||||
| ○厚生労働省の対策 マッチングシステムの導入後、研修医の研修施設への募集定員が研修希望者の1.3倍を越える規模まで拡大し、研修医が一部地域に集中したことから、厚生労働省は2010年(平成22)より各都道府県別の募集定員上限を設定し、2015年(平成27)には1.22倍まで縮小した。 しかし、図2からも分かるように研修医採用率は、一部の都道府県での平均採用率が高く、未だに都道府県間で差が大きい。なお、この偏在を解消するため、医師臨床研修制度は、「募集定員の倍率を下げるための定員上限を設定」、「国が一定の基準等を示した上で、臨床研修病院の指定・募集定員設定を各都道府県が状況に応じて行える仕組み等の構築」といった見直しを2020年に予定している。 |
図1 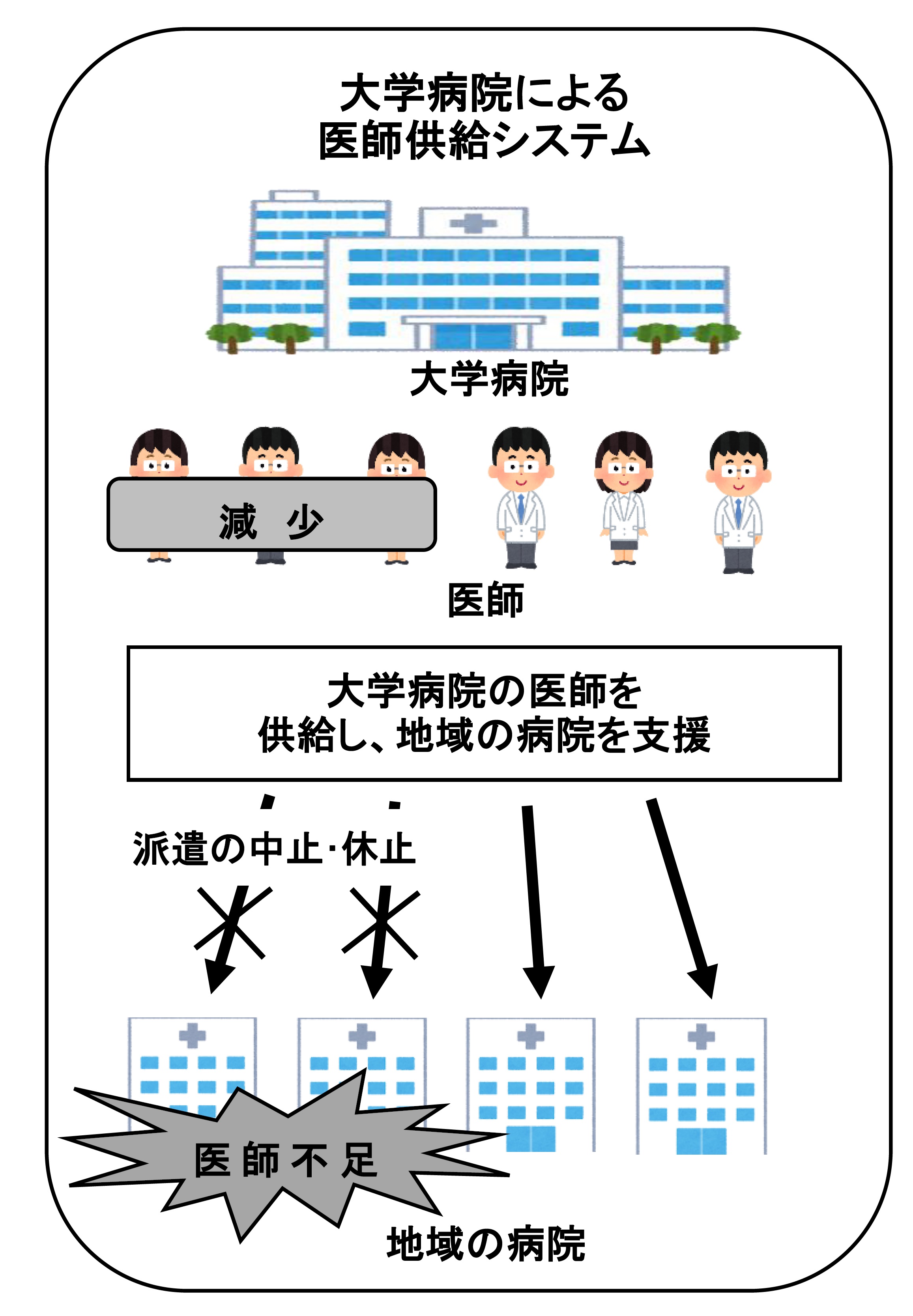 |
図2 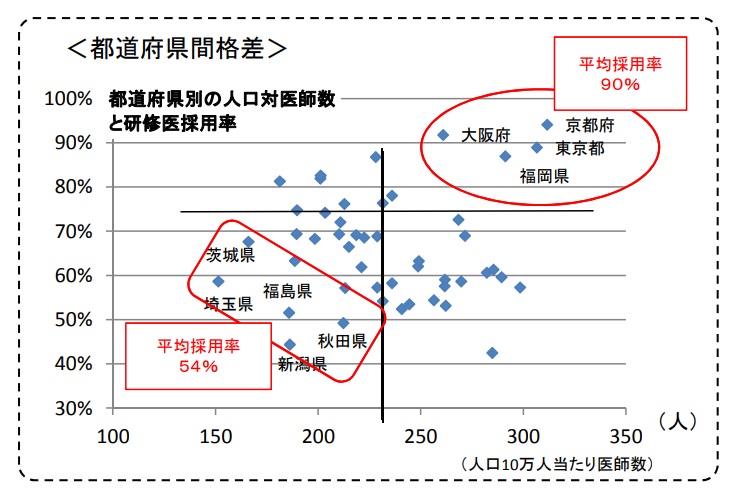 |
||||||||||||||||
●新専門医制度とは
○旧専門医制度から新専門医制度へ 医師は、2年間の初期臨床研修を受けた後、各分野の専門医資格の取得を目指すことが多い。従来の専門医制度は、各分野の学会が独自に認定することで専門医資格を取得する仕組みとなっていたが、中には比較的容易に認定される資格もあり、専門医の質のばらつきが問題となっていた。さらに、2002年(平成14)より専門医資格の広告掲載が可能となったことで、専門医資格の種類が102種類にまで細分化され、国民にとって分かりにくいという問題点も指摘されていた。そこで厚生労働省は、2011年から「専門医の在り方」について検討を重ねた結果、乱立する専門医資格の認定基準を統一するために、第三者機関である「日本専門医機構」を新たに設立し、2017年度から新制度をスタートすることを決定した。 ○新専門医制度の開始に「待った」 しかし、新専門医制度の開始は一年先送りされ、2018年(平成30年)からのスタートとなった。専門医の資格を取得するには「専攻医(旧:後期研修医)」として、大学病院などの基幹病院やその連携病院で3年以上の研修を受ける必要がある。だが、専攻医は、研修を指導する医師(指導医)や設備が充実している都市圏の大学病院等に集中し、研修終了後もそのまま都心部に定着しかねないため、日医や各病院団体が、医師の地域偏在を今以上に悪化させる可能性があるとして、拙速な新制度導入を避け、地域医療に支障が出ないように制度を見直すよう求めたためである。 実際に、日本専門医機構が調べた今年度の専攻医の採用数をみると、全体の21.7%に当たる1,825人が東京都内の医療機関に集中しており、次いで大阪・神奈川・福岡と大都市圏に偏っている結果となっている。 |
 |
医療情報室の目
★医師養成課程を通じた医師偏在対策止まらない「医師の地域偏在」問題を背景に、厚生労働省は今年2月、これまで医師の充足を判断する目安として用いられてきた「人口十万人当たり医師数」に代わる指標として新たに「医師偏在指標」を策定し、この指標を用いた都道府県ごとの医師の偏在状況を公表した。
公表されたデータでは、医師の総数は32万人近くと過去最高を更新しているものの都市部と地方の格差が鮮明となっており、厚生労働省は、「医師少数区域」について、地元で一定期間働くことを義務付ける大学医学部の「地域枠」を重点的に配分するなど対策を加速させるとしているが、少子高齢化が急速に広がる我が国において、医師の診療科・地域偏在対策は喫緊の課題であることは間違いないだろう。
「医師臨床研修制度」は開始から15年が経つが、開始当初から、医師の偏在をもたらす主因とされ、大都市圏の募集定員の圧縮など、未だに制度の見直しが段階的に行われている。
また、新専門医制度の開始にあたっては、都心部の大学病院等に専門医を目指す医師が集中し、地域偏在が加速するなどの懸念が広がったため、一旦「待った」がかかった状態となる。しかし、最終的に、東京、神奈川、愛知、大阪、福岡の5都府県の専攻医採用については、過去5年間の採用実績を超えないことなどが条件に設定され、一年遅れて開始されることとなった。
ところで、厚生労働省の調査によれば、20代の勤務医の6割が地方で働く意思があるという。このような若手医師を呼び込むためにも、各地方から地域医療のやりがいや喜びが伝えられるような仕組みづくりや、キャリアアップといった医師のモチベーションを上げるような勤務環境を構築することも不可欠であるが、医師の高齢化や働き方改革など、医療界には多くの課題があり、今後の国の対策を注視していく必要があるだろう。
編集 福岡市医師会:担当理事 庄司 哲也(情報企画担当)・清松 由美(広報担当)・松浦 弘(地域医療担当)
※ご質問やお知りになりたい情報(テーマ)がありましたら医療情報室までご連絡ください。
※ご質問やお知りになりたい情報(テーマ)がありましたら医療情報室までご連絡ください。
(事務局担当 情報企画課 石橋)
|
|